Peut-on encore faire confiance aux produits qui ne sont pas de dernière génération ? C’est une interrogation fréquente dans tous les domaines y compris en antibiothérapie !
Introduction
L’attrait de la nouveauté, la volonté de proposer un traitement « conforme aux données actuelles de la science », font parfois délaisser, à tort, des molécules qui ont fait leurs preuves, et qui les font encore.
Certaines molécules classiques, comme la céfalexine, sont toujours aussi efficaces.
De plus, nombre d’échecs thérapeutiques, imputés à une « résistance bactérienne », peuvent en fait être liés à la persistance des causes favorisantes de l’infection, ou à des difficultés de suivi du traitement. C’est particulièrement vrai dans le cas des pyodermites, où le contrôle du « terrain » et l’observance des traitements sont déterminants pour la guérison. Que faire alors en cas d’échec et de récidive ? A quoi faut-il penser ? Comment expliquer sa démarche au propriétaire
Les pyodermites canines sont un motif de consultation très fréquent pour le vétérinaire, qui doit alors prescrire un traitement antibiotique efficace. Pourtant, face à des difficultés liées à la diversité clinique de ces infections, à leur diagnostic et leur traitement, les échecs thérapeutiques ne sont pas rares.
Cet article passe en revue les différents écueils, et les conseils à suivre pour les éviter.
Avant de changer d’antibiotique, il y a d’autres questions à se poser !
Une pyodermite est presque toujours, une dermatose secondaire; penser à rechercher la cause sous-jacente.
Environ 90 % des cas de pyodermites chez le chien sont dus à un staphylocoque gram+, coagulase+, Staphylococcus intermedius. Ce germe est considéré comme résident au niveau de certains territoires cutanéo-muqueux (les narines, l’anus, le prépuce, la conjonctive et la muqueuse orale). II est disséminé à partir de ces zones sur la peau et les poils lors du léchage. II peut ensuite coloniser ces territoires et induire le développement d’une infection lorsque la peau ne remplit plus parfaitement son rôle de barrière cutanée, ce qui est le cas lors de la quasi-totalité des dermatoses.
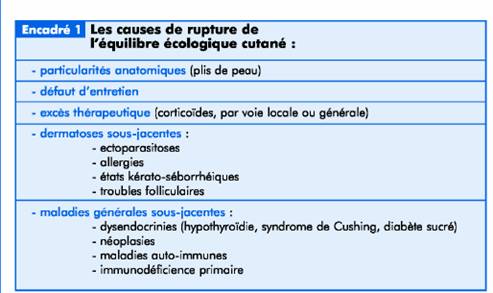
Ainsi dans l’immense majorité des cas, les pyodermites canines sont secondaires à des dommages causés au revêtement cutané sous l’influence de différents facteurs (encadré 1). Si ces facteurs ne sont pas identifiés et corrigés, des récidives fréquentes sont prévisibles. Elles pourront être interprétées par le propriétaire comme un échec thérapeutique, même si chaque épisode est correctement jugulé par un traitement bien conduit.
Les erreurs de diagnostic : quels sont les pièges ?
Une mauvaise identification des lésions
Le diagnostic des pyodermites est avant tout clinique. La présence de certaines lésions est en effet hautement suggestive de celui-ci. Il s’agit d’érythème, de papules, de pustules, de croûtes, de squames, de collerettes épidermiques lors de pyodermites superficielles et de nodules, furoncles, érosions, ulcères et fistules lors de pyodermites profondes. Les lésions primaires, en particulier les pustules, doivent être recherchées avec soin, au besoin avec une loupe, car elles sont la clef du diagnostic. Elles sont malheureusement fugaces car fragiles et parfois difficiles à visualiser.
A noter : le prurit est quasi systématique, en particulier lors de pyodermites superficielles. Il apparaît après les lésions.
Les formes cliniques particulières
Les pyodermites canines sont des affections protéiformes ainsi que le suggère leur classification (encadré 2).
Les remaniements liés aux manifestations du prurit, les signes cliniques propres à la cause sous-jacente compliquent le tableau clinique, rendant le diagnostic parfois difficile. Il existe de plus parmi les pyodermites des entités un peu déroutantes qui sont à l’origine d’erreurs de diagnostic par défaut.
Ce sont par exemple :
- La folliculite du chien à poil ras
Les pustules sont ici folliculaires, rares et difficiles à visualiser (il faut souvent tondre). De nombreuses élevures cutanées supportant des touffes de poils dressées apparaissent soudainement sur le dos, le thorax, les membres, la tête (aspect en damier) (photo 1). Plus tard le poil apparaît mité.
Démodécie, dermatophytie font partie du diagnostic différentiel.
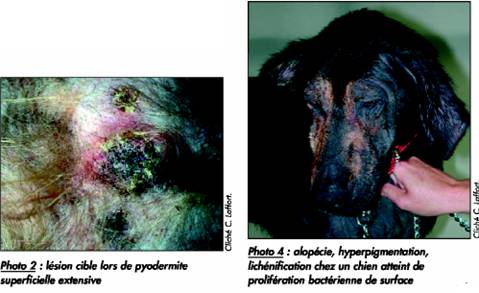
- La pyodermite superficielle extensive (ou SPP pour Superficial Spreading Pyoderma)
Cette entité est caractérisée par la présence de bulles hémorragiques et de lésions cibles (lésions circulaires hyperpigmentées entourées par un halo érythémateux, bordées par une collerette épidermique – photo 2) Ces lésions ne sont pas pathognomoniques de la pyodermite superficielle extensive. Elles sont cependant souvent associées à des lésions de folliculite plus classiques qui permettent d’établir le diagnostic. En cas de doute, l’histopathologie cutanée est une aide précieuse car les lésions microscopiques de la pyodermite superficielle extensive sont particulières.
- La pyodermite cutanéo-muqueuse
Cette affection atteint principalement les lèvres et la région péribuccale, mais elle peut aussi toucher d’autres jonctions cutanéo-muqueuses (paupières, narines, vulve, prépuce, anus). On note d’abord un érythème et un œdème, puis des croûtes, érosions, fissurations apparaissent (photo 3). Le principal diagnostic différentiel est le lupus cutané ; souvent seule l’histopathologie permet de trancher. - La prolifération bactérienne de surface (ou BOG pour Bacterial OverGrowth)
Cette nouvelle entité peut être rapprochée de la dermatite à Malassezia, elles coexistent d’ailleurs fréquemment. Cliniquement très proches (photo 4), leur diagnostic s’effectue grâce au test à la cellophane adhésive. Dans le cas du BOG, on note de très nombreux cocci adhérents sur les kératinocytes, ils forment parfois de véritables tapis.
A l’opposé, certaines erreurs de diagnostic sont faites par excès. En effet qui dit « pustule » ne veut pas forcément dire « bactérie » et seule la cytologie, la bactériologie, voire l’histopathologie permettent de différentier les pustuloses stériles telles certaines dermatites auto-immunes bulleuses des pyodermites bactériennes.
Si les pustules sont folliculaires, demodex et dermatophytes, ces autres colonisateurs du follicule pileux, devront être recherchés avec soin.
Une précision du diagnostic insuffisante
L’examen clinique fournit des renseignements primordiaux. Ceux-ci doivent cependant être précisés à l’aide d’examens complémentaires afin d’objectiver l’origine bactérienne de la dermatose.
Le plus immédiat d’entre eux est la cytologie.
La cytologie
Face à une lésion pustuleuse, l’examen microscopique du contenu d’une pustule intacte étalé sur une lame puis coloré à l’aide de colorants rapides de type Diff-Quick® devrait être un réflexe.
Seul cet examen permet, lors de la consultation, de confirmer l’origine bactérienne des lésions si des images d’invasion bactérienne sont présentes : polynucléaires neutrophiles dégénérés, cocci intracellulaires phagocytées par des neutrophiles, cocci extracellulaires en nombre variable.
Au contraire, si ces lésions sont absentes et que des acanthocytes en grand nombre, parfois accolés en radeau, sont visibles, le diagnostic s’orientera dès ce stade vers un pemphigus foliacé.
Lors d’intertrigos, on observe sur un calque cutané des images de colonisation bactérienne : prédominance de polynucléaires sains et de bactéries extracellulaires.
Ainsi la cytologie constitue-t-elle souvent, dans le cadre des pyodermites et de leur diagnostic différentiel, la pierre angulaire du diagnostic.
Si tel n’est pas le cas et que l’on reste malgré tout convaincu de la possibilité d’une composante bactérienne de la dermatose, d’autres examens complémentaires peuvent être effectués.
Il s’agit de la réalisation d’une culture bactérienne, éventuellement suivie d’un antibiogramme et/ou de l’examen histopathologique de biopsies cutanées.
La bactériologie
La mise en culture de pus prélevé à partir de lésions intactes à chaque fois que cela sera possible ou à partir d’une biopsie doit être envisagée lors de :
- pyodermite profonde,
- présence de plusieurs espèces bactériennes sur le calque cutané,
- pyodermite récidivante,
- échec thérapeutique.
Afin d’obtenir des résultats fiables et interprétables, il convient de respecter certaines précautions (encadré 3).
Quelle que soit la qualité du prélèvement et du laboratoire, il faut toujours rester critique vis-à-vis des résultats reçus car ils ne reflètent qu’un phénomène observé in vitro qui peut être différent de ce qui se passe, véritablement in vivo. De plus la pousse de germes contaminants peut masquer le développement des colonies des germes responsables de l’infection.
L’histologie
Le recours à l’histopathologie s’avère parfois nécessaire. En effet, dans certaines formes cliniques ou certaines races telles que le Sharpei, érythème, papules et lésions secondaires dominent le tableau clinique. L’histologie permet alors d’établir le diagnostic, pour peu que les lésions biopsiées aient été choisies correctement.
Pour certaines dermatoses qui font partie du diagnostic différentiel des pyodermites, l’examen histopathologique est incontournable.
Il s’agit du pemphigus foliacé, du pemphigus érythémateux, de la pustulose éosinophilique stérile ou maladie d’Ofugi et de la pustulose sous cornée.
Échecs liés à une prescription inadaptée
La mise en place de l’antibiothérapie, une fois le diagnostic du type de pyodermite établi, obéit à quelques règles qu’il convient de respecter sous peine d’échecs thérapeutiques ou de récidives rapides.
Choix de l’antibiotique
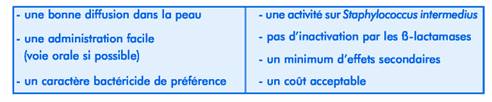
Le choix de l’antibiotique répond à certaines exigences, listées dans le tableau ci-dessous.
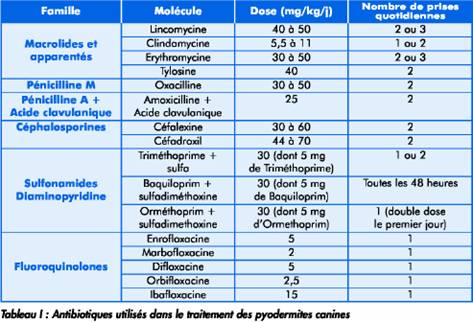
Parmi tous les antibiotiques disponibles en médecine vétérinaire, seuls quelques-uns satisfont à l’ensemble de ces critères (tableau I).
Le choix final peut être empirique ou reposer sur un antibiogramme.
Dans le cas où plusieurs germes sont isolés, il est préférable de choisir un antibiotique actif sur Staphylococcus intermedius.
Durée de l’antibiothérapie
Respect de la posologie et de la durée prescrites sont deux autres données critiques. La durée classique est de 3 semaines pour les pyodermites superficielles et de 8 semaines pour les pyodermites profondes. Ceci peut paraître long, engendrer des coûts importants pour le propriétaire mais cela reflète une réalité clinique. En fait, il est préférable de réévaluer régulièrement l’animal afin d’adapter la durée de l’antibiothérapie à chaque cas. Il faut dans un premier temps obtenir la disparition de toutes les lésions, puis poursuivre le traitement :
- 10 jours après la guérison clinique pour les pyodermites superficielles,
- 20 jours après la guérison clinique pour les pyodermites profondes.
Traitements adjuvants
La prescription concomitante de corticoïdes ne se justifie jamais, même en cas de prurit important. Récidives rapides après l’arrêt du traitement voire effets rebonds sont fréquents lorsque antibiotiques et corticoïdes sont associés alors que la diminution du prurit est rapide après la mise en place du traitement antibiotique seul.
En revanche, un grand bénéfice peut être obtenu par l’association au traitement antibiotique per os de soins antiseptiques locaux. La forme galénique la plus adaptée est celle du shampooing car les surfaces atteintes sont souvent importantes et velues.
De nombreuses spécialités sont maintenant disponibles. Il est important que le propriétaire comprenne l’intérêt de respecter le temps de pose, la fréquence d’application et l’utilisation de topiques réhydratants après le shampooing.
Amélioration de l’aspect extérieur de l’animal, diminution de l’odeur et du prurit sont immédiatement perceptibles par le maître et améliorent son implication et l’observance du traitement prescrit.
Échecs liés au non respect du traitement prescrit
En matière d’antibiothérapie cutanée, les durées de prescription (et tout ce que cela implique : coût, difficultés d’administration sur le long terme, lassitude de l’animal et du propriétaire…) sont longues. Assurer un suivi est pour le vétérinaire primordial à la fois pour l’obtention d’un résultat thérapeutique mais aussi pour maintenir la qualité de la relation vétérinaire/propriétaire.
Les réévaluations en cours de traitements permettent en effet de :
- S’assurer de l’efficacité du traitement prescrit et de la compliance du propriétaire.
- Contrôler dès leur survenue les effets secondaires, même mineurs, qui pourraient entraver le bon déroulement du traitement (baisse de forme ou d’appétit, vomissements…).
- S’assurer personnellement de la guérison clinique.
Une amélioration de 90% peut être satisfaisante pour le propriétaire mais insuffisante pour arrêter le traitement.
- Prescrire, par voie de conséquence une durée d’antibiothérapie adaptée à chaque patient.
- Juger de la persistance de certains signes ou lésions après la disparition de la pyodermite.
Ils orienteront la démarche diagnostique pour la recherche de la cause sous jacente.
- Détecter précocement les récidives.
Échecs liés à la persistance de la cause sous-jacente
La grande majorité des pyodermites est secondaire à des troubles cutanés, métaboliques ou immunologiques et restreindre leur prise en charge à une antibiothérapie, même correctement prescrite, se traduit le plus souvent par des rechutes régulières.
La quasi-totalité des dermatoses induit des modifications du revêtement cutané propices au développement des pyodermites, mais les causes primaires les plus fréquentes sont les dermatites allergiques, les états kérato-séborrhéiques (dont les ectoparasitoses et les dysendocrinies) et les troubles du follicule pileux (dont la démodécie et les dermatophyties).
La liste des causes primaires est donc longue et seule une démarche diagnostique rigoureuse et méthodique permet une identification précise.
Le recueil de l’anamnèse et la régularité des contrôles ont ici un rôle primordial :
- Qu’est-ce qui a attiré l’attention du propriétaire en premier, le prurit ou les lésions ?
- À quoi ressemblaient les lésions en début d’évolution et où étaient-elles situées ?
- L’animal présente-t-il des signes généraux ?
- Quels sont les signes ou lésions qui persistent une fois l’animal débarrassé de sa pyodermite ?
Autant de questions qui permettent en première approche d’effectuer une dichotomie entre un groupe de causes primaires prurigineuses (ectoparasitoses, allergies) et un groupe de dermatoses a priori non prurigineuses (dysendocrinies, dysplasies folliculaires, adénite sébacée…).
Si l’origine de la pyodermite semble folliculaire, la recherche systématique d’une démodécie ou d’une dermatophytie doit être envisagée.
Ce n’est qu’à l’issue d’une démarche diagnostique extensive et vaine que l’on pourra conclure à l’existence d’une pyodermite idiopathique, reflet rare d’un immunodéficit primaire.
Dans le cas des pyodermites profondes, la recherche d’une cause sous-jacente est une nécessité dans la mesure où elles n’apparaissent pas d’emblée mais sont plutôt la continuation et l’extension d’une pyodermite superficielle.
Les causes qui peuvent conduire à une pyodermite profonde sont répertoriées dans l’encadré 4.
La cellulite idiopathique du berger allemand occupe une place à part. Elle est liée à des déficiences primaires de l’immunité spécifique cellulaire (déficit en lymphocytes CD4+, augmentation en lymphocytes CD8+ et CD21+). Chez les Bergers Allemands atteints, aucune cause sous-jacente n’est découverte ou bien le contrôle d’une telle maladie n’a pas d’influence sur l’évolution de cette infection.
Échecs liés à l’apparition de résistances en antibiothérapie cutanée : mythe ou réalité ?
Il est communément admis que la sensibilité de Staphylococcus intermedius vis-à-vis des antibiotiques les plus couramment utilisés en dermatologie vétérinaire a peu évolué au cours des dernières années.
Ceci justifie la prescription empirique d’un antibiotique que l’on sait être actif sur Staphylococcus intermedius, au moins en première intention.
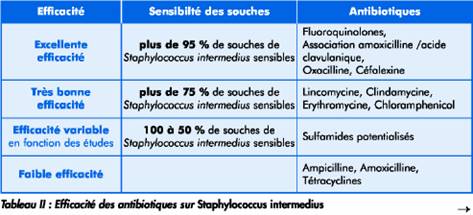
Scott, Miller, Griffin rapportent ainsi dans le Small Animal Dermatology 6th edition les efficacités prévisibles des antibiotiques (Tableau II).
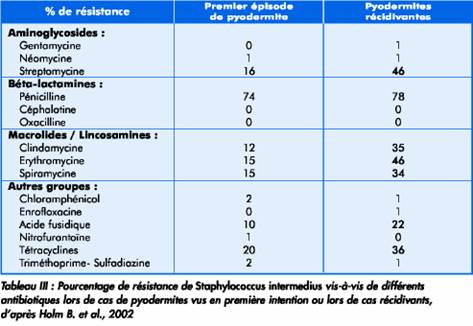
Il semblerait que des nuances doivent être apportées en fonction de la durée d’évolution (premier épisode ou pyodermite récidivante) comme le montre une étude suédoise publiée en 2002 (tableau III).
Une résistance vis-à-vis de 3 ou plus de 3 antibiotiques a été observée dans 20% des cas initiaux (premier épisode de pyodermite) et dans 45% des cas récurrents.
La résistance vis-à-vis des macrolides, lincomycine, acide fusidique, tétracyclines et streptomycine était significativement plus élevée dans les cas récurrents que dans les cas initiaux.
Aucune résistance vis-à-vis des f3-lactamines résistantes aux pénicillinases n’a été observée (cas initiaux et cas récurrents).
Conclusion
Les causes les plus fréquentes d’échecs en antibiothérapie cutanée sont liées
- soit à des choix discutables lors de la prescription
- choix d’un antibiotique qui n’est pas régulièrement actif sur Staphylococcus intermedius,
- durée de traitement trop courte,
- association avec un corticoïde par voie locale ou générale,
- absence de soins locaux (tonte, désinfection, shampooings),
- soit au non respect des modalités thérapeutiques par le propriétaire
- soit à la persistance de la cause sous-jacente.
Il est bon, dès le premier épisode, de prévenir le propriétaire du caractère secondaire et donc récurrent des pyodermites canines. Celui-ci acceptera mieux d’éventuelles rechutes et comprendra l’intérêt de prolonger la démarche diagnostique afin de les éviter.
Malgré une démarche diagnostique rigoureuse et un traitement antibiotique correctement prescrit et administré,
certaines pyodermites canines récidivent, soit parce qu’aucune cause sous-jacente n’a pu être mise en évidence, soit parce que celle-ci est difficilement contrôlable.
Différentes stratégies thérapeutiques ont été envisagées pour gérer ces cas rebelles sur le long terme. Certaines ont été abandonnées (immunomodulation non spécifique), d’autres sont à la mode (antibiothérapie pulsée, à réserver aux cas de pyodermites idiopathiques ou secondaires à une dermatite atopique difficile à contrôler), d’autres enfin sont encore du domaine du futur (vaccination).
Références bibliographiques
- Fourrier P., Carlotti D.N. et al. Les pyodermites du chien, Pratique médicale et chirurgicale de L’animal de compagnie, 1988, 23 : 462-535.
- Holm B.R., Petersson U., M6rner A., Bergstr6m K., Franklin A., Greko C. Antimicrobial resistance in staphyloccci from canine pyoderma: a prospective study of first-time and recurrent cases in Sweden, Veterinary Record, 2002, 151 : 600-605.
- Kwochka K.W. Recurrent Pyoderma In “Current veterinary Therapy, The Science and Art of Therapy”, Griffin, Kwochka, Mc Donald (eds), Mosby year Book Inc, Saint Louis, 1993, p3-21.
- Llyod D.H., Moriello K., Bond R. (eds) Special issue on antibiotics. Veterinary Dermatology, 1999, 10:161-261.
- Scott D.W., Miller W.H., Griffin C.E. Muller and Kirk’s Small Animal Dermatology 6th ed, WB Saunders Co, 2001, p274-335.