Auteur : Christian Collinot – Septembre 2014
Clinique vétérinaire du ROC
117, avenue du maréchal LECLERC
86100 CHATELLERAULT
Ps: Article final faisant suite à la discussion qui a eu lieu sur le forum
Anamnèse
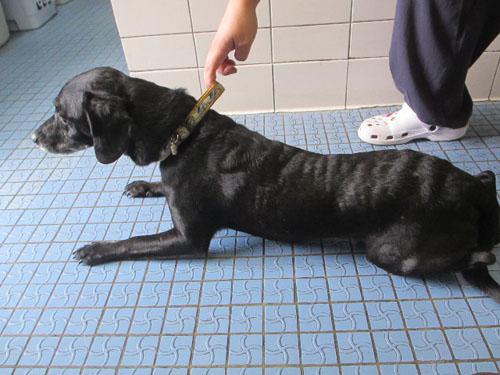
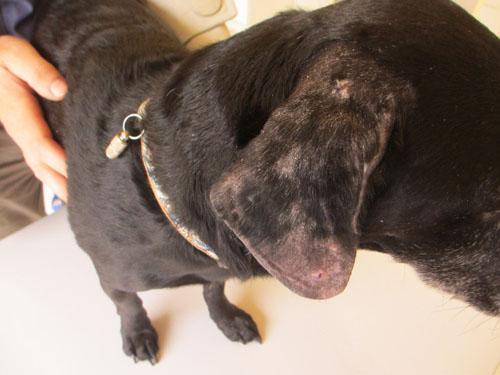
Apache est un chien croisé cocker mâle entier noir à poils courts de 9 ans. Il est né et vit dans le Poitou depuis sa tendre enfance et n’a jamais voyagé. Son poids est de 12 kg. Il est parfaitement déparasité (APE et API) et est vacciné (CHPPi2LR et Pirodog). Il est nourri avec une alimentation industrielle de bonne qualité et vit avec des congénères (chats chiens) dans un milieu plutôt rural (maison/jardin et promenades en limite d’une réserve naturelle). À part une lombalgie, il y a 18 mois, soignée avec une injection de corticoïde et des AINS, il n’a aucun passé pathologique récent. Sa dernière vaccination (Pirodog) remonte à 9 mois au moment de la première consultation chez son vétérinaire pour le problème qui va nous occuper.
Commémoratifs
Fin juin 2014 il est présenté pour des dépilations et prurit important sur le pavillon de l’oreille droite uniquement. Un calque révèle de très nombreux polynucléaires et il est prescrit de la céphalexine (Therios ND) à la dose de 225 mg matin et soir et localement des pulvérisations d’acéponate d’hydrocortisone (Cortavance ND).
Dix jours plus tard, le prurit reste très important, mais il y a moins d’inflammation. Une injection de 2 mg/kg d’acétate de methylprednisolone (depo-medrol ND) suivi de prednisolone PO (dermipred) à la dose de 5 mg/j est ajouté à l’antibiotique.
Un mois après, le poil n’a pas repoussé et on observe une reprise du prurit et de l’inflammation. Un raclage ne montre rien, du Sécuriderm ND per os est prescrit et Apache nous est envoyé pour pratiquer des biopsies sur l’oreille. Aucun de ses congénères à deux ou quatre pattes n’a de symptôme.
Examen clinique
Photo 1 : vue générale du corps
Examen général
L’état général d’Apache est excellent et il n’y a rien à signaler hors une légère PUPD étant restée raisonnable et déjà disparue, probablement suite à l’utilisation des corticoïdes.
Examen dermatologique
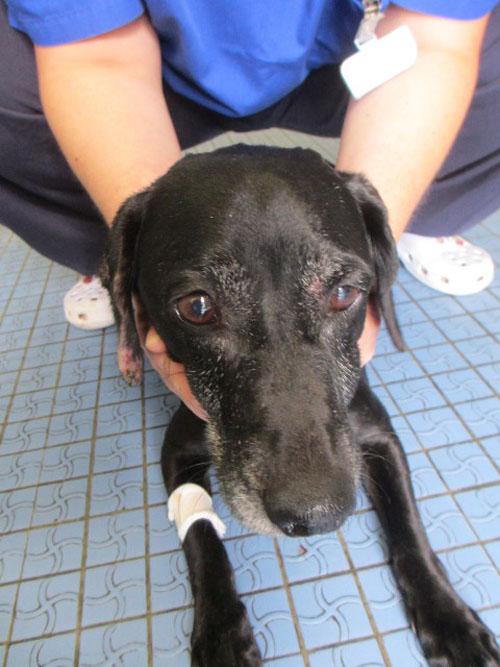
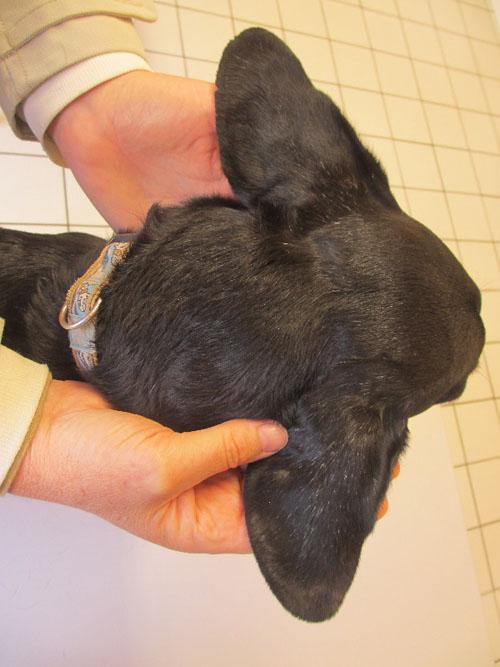
Il va s’intéresser uniquement à l’oreille droite car malgré un examen minutieux, aucune autre lésion n’a été détectée sur le corps hors une petite lésion érythémateuse au dessus de l’œil gauche.
Photo 2 : lésion érythémateuse au dessus œil gauche
Photo 3 : vue de la tête
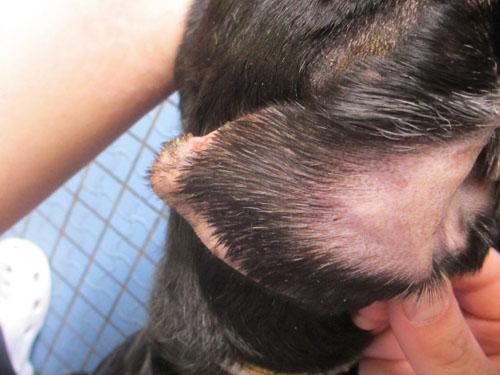
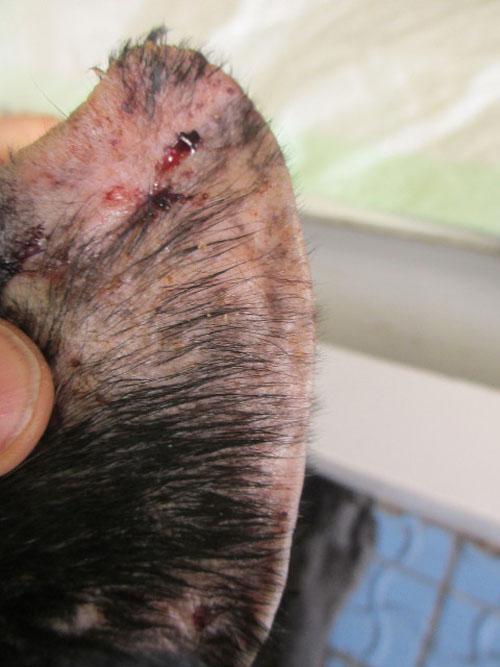
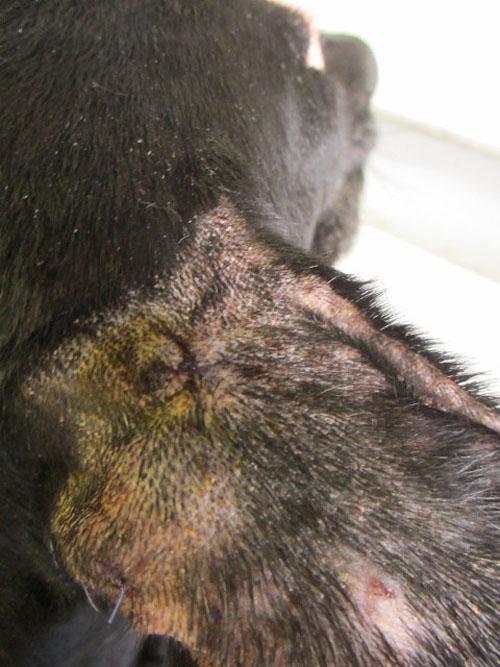
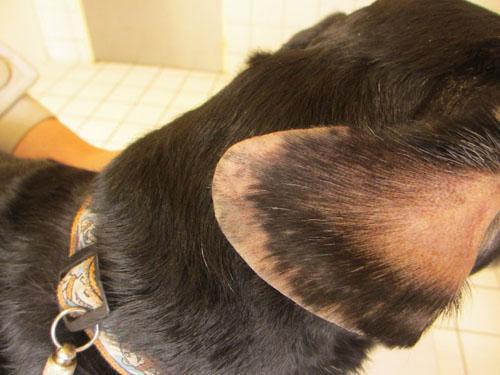
Photo 4 : face latérale oreille droite
Photo 5 : face latérale oreille gauche
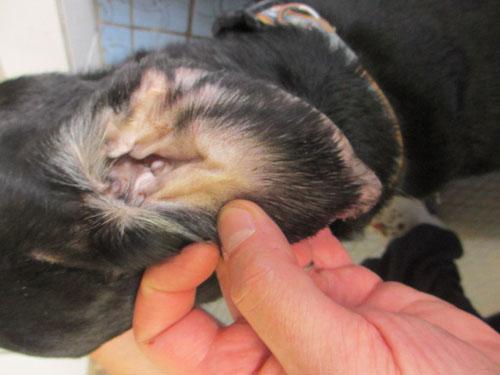
Photo 6 : face médiale pavillon auriculaire droit
Photo 7 : face médiale oreille gauche
Les lésions sont regroupées sur le pavillon de l’oreille droite. Il n’y a pas d’otite associée.
Photo 8 : conduit auditif oreille droite
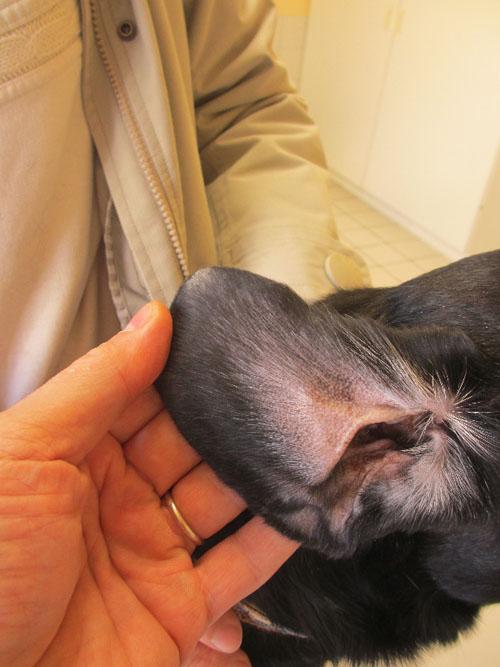
Les lésions sont plus importantes sur la face latérale du pavillon. La première constatation est une alopécie totale (notamment au bout de l’oreille) ou des poils plus clairsemés ou cassés vers la base du pavillon. On note une inflammation avec érythème, œdème et épaississement de l’oreille, des abrasions, ulcérations avec des sérosités et des croûtes ainsi que des papulocroûtes notamment plus vers la base de l’oreille. La présence de squames peu épaisses est visible en particulier sur les zones ou le poil noir est plus fourni.
Photo 9 : bout de l’oreille droite (latérale)
Photo 10 : base de l’oreille droite (latérale)
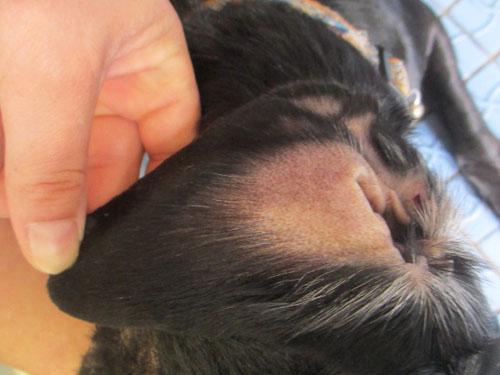
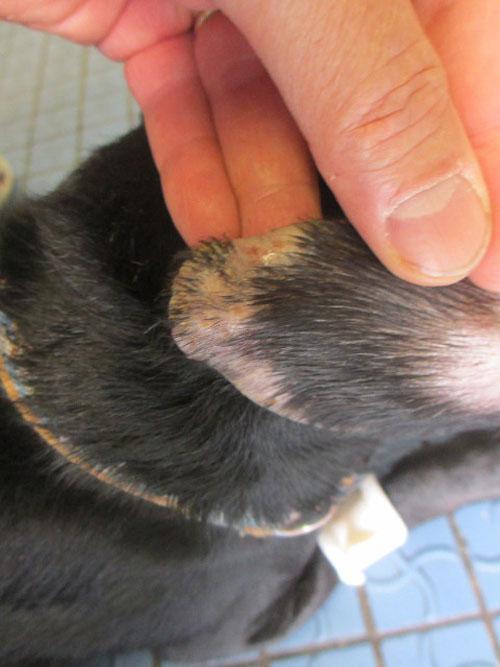
Les lésions sont moins importantes sur la face médiale du pavillon auriculaire et intéressent surtout l’extrémité de celui-ci.
Photo 11 : bout de l’oreille droite face interne
Hypothèses cliniques :
1/ Quant au prurit :
- Gale sarcoptique
- Pyodermite
- Piqûre/morsure d’arthropodes
- Atopie
2/ Quant aux lésions plus ciblées sur le follicule et alopéciantes
- pyodermite bactérienne
- dermatophytoses
- démodécie
3/ Quant aux lésions plus papulocroûteuses et ulcératives et non folliculaires
- en dehors des self traumas
- Gale sarcoptique
- Piqûres/morsures d’arthropodes
- MAI
- Leishmaniose
- Lésion cancéreuse
- Réaction médicamenteuse
- Allergie de contact
- Une VASCULARITE sauf exception n’est pas un diagnostic étiologique mais un mode réactionnel cutané à différentes agressions.
Vos hypothèses
Trois courageux seulement ont osé se lancer et leurs formateurs peuvent être contents d’eux :
- A/ gale sarcoptique, allergie aux piqûres de moustiques, vascularite, atteinte dysimmunitaire (pemphigus, lupus), carcinome epidermoide, dermatite solaire…
- B/
- 1) une gale (sarcoptique ou pseudo gale démodécique)
- 2) un maladie touchant les vaisseaux sanguins : vascularite, trouble immunitaire, maladie cancéreuse
- 3) une mycose avec surinfection bactérienne secondaire
- 4) une allergie par contact
- C /gale sarcoptique
- autres causes de prurit: folliculite bactérienne, démodécie, myco, malassezia
- leishmaniose;
- vascularites, adénite sébacée?
Examens complémentaires
Calques cutanées
Comme précédemment, nous retrouvons des polynucléaires neutrophiles, plus ou moins altérés avec présence de coques intra et extracellulaires. Absence d’éosinophiles ou de corps de Civatte.
Raclages
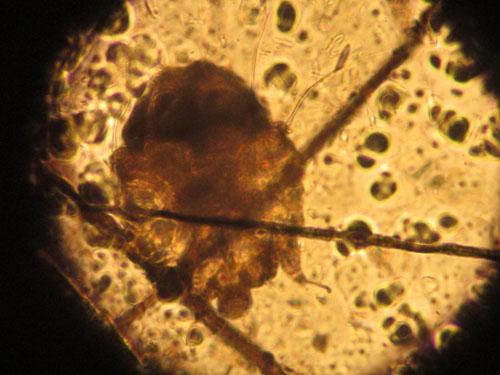
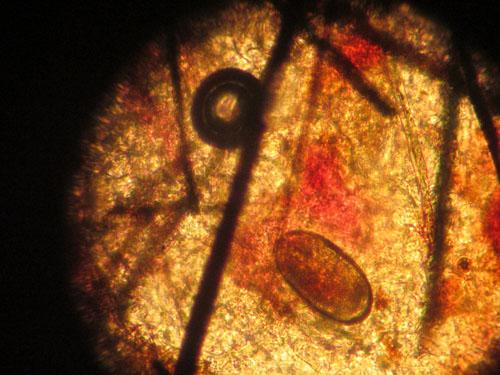
Plusieurs raclages sont effectués en se méfiant d’une effraction sur la veine marginale de l’oreille. Finalement des sarcoptes sont découverts (deux et un œuf).
Les examens directs de poils n’ont pas montré de présence de spores de dermatophytes.
Photo 12 : Sarcoptes scabiei
Photo 13 : œuf de Sarcoptes scabiei
Culture sur DTM
Culture à température ambiante, mois d’août (plus de 20°C).
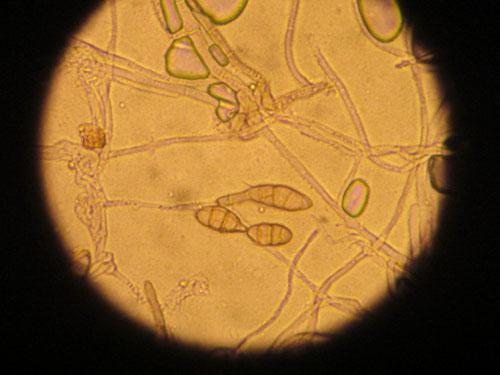
Après plus de 10 jours le virage du rouge phénol est encore incomplet, un lit duveteux blanc a envahi la gelose. Un drapeau de Roth montre une colonie comprenant des macroconidies plus ou moins « cabossées » (différentes de la forme en cigare ou fuseau) et septées transversalement mais aussi longitudinalement évoquant la famille des alternaria, considérée comme non pathogène.
Photo 14 : DTM
Photo 15 : mycélium et macroconides d’alternaria SP
Examen histologique : quatre biopsies
Les prélèvements intéressant l’extrémité distale du pavillon auriculaire montrent les lésions élémentaires suivantes :
- hyperplasie épidermique irrégulière modérée avec acanthose, hyperkératose orthokératosique et croûtes sérocellulaires contenant des bactéries coccoïdes.
- néovascularisation du derme avec infiltrat lymphoplasmocytaire périvasculaire
- atrophie des follicules pileux, souvent entourés d’une membrane hyaline épaisse.
Les prélèvements intéressant la partie moyenne du pavillon auriculaire montrent, quant à elles, les lésions élémentaires suivantes :
- hyperplasie épidermique irrégulière légère à modérée avec acanthose, hyperkératose orthokératosique et croûtes sérocellulaires contenant des bactéries coccoïdes.
- quelques pustules cornées
- des foyers de nécrose épidermique et/ou disjonction dermo-épidermique, laissant place à des ulcérations dont certaines sont comblées d’un magma fibro-nécrotique
- des image de vascularite neutrophilique dans les vaisseaux dermiques superficiels : il s’agit majoritairement de veinules dilatées dont la paroi est infiltrée de granulocytes neutrophiles. Des images de nécrose fibrinoïde et de thrombose sont parfois associées.
- autour des lésions de vascularite, des micro-hémorragies et une exsudation de fibrine
- un œdème dermique superficiel, discrètement muscineux.
Absence de prolifération néoplasique ou suspecte.
Absence d’agents pathogènes visibles (notamment sarcoptes et champignons)
CONCLUSION :Vascularite cutanée neutrophilique ;
Lésions à différents stades de progression. Il semble que les lésions distales soient les plus anciennes et les moins spécifiques (absence de vascularite active)
Pas d’orientation quant à une étiologie particulière.
Diagnostic
Gale sarcoptique avec surinfection bactérienne de l’oreille droite.
Traitement
- Ttraitement de la gale : selamectine per cutanée une fois tous les 15 jours
- Traitement de la surinfection bactérienne : compte tenu de la possibilité de réaction cutanée médicamenteuse dans les hypothèses, tous les traitements précédemment entrepris sont interrompus et la combinaison amoxicilline/acide clavulanique est choisie PO à la dose classique de 12,5mg/kg BID.
- Suite aux résultats de la biopsie, la vascularite n’a pas été prise en compte dans le traitement compte tenu de l’évolution positive des lésions vers la guérison.
Suivi
À 20 jours, il y a une bonne amélioration, absence de prurit et d’inflammation visible et début de repousse des poils.
Photo 16 : évolution à 20 jours, face externe du pavillon
Photo 17 : évolution à 20 jours, face interne du pavillon
À 45 jours, guérison clinique avec repousse quasi totale. Les lésions de vascularite semblent avoir encore laissé une petite lésion squameuse sur le bord de l’oreille.
Photo 18 : évolution à 45 jours, face externe du pavillon
Photo 19 : évolution à 45 jours, face interne du pavillon
Discussion
La gale
La gale reste de diagnostic compliqué par les nombre de raclages qui peuvent s’avérer négatifs et l’aspect parfois surprenant qu’elle peut prendre. Il est probable, dans notre cas, que le bon entretien et l’utilisation régulière d’APE aient contenu le parasite dans sa zone de contamination (le plus envisageable étant une gale vulpine à la vue du mode de vie de notre patient, rural avec promenades en forêt et peu de contacts avec d’autres chiens et aucune introduction nouvelle dans le milieu familial). L’absence de contamination spécifique ou interspécifique peut aussi s’expliquer par ce bon entretien. L’utilisation de corticoïdes locaux et généraux ne semble pas avoir permis une explosion du nombre de parasites même si elle a probablement facilité l’infection bactérienne que nous considérerons comme secondaire dans notre cas.
On revient donc aux fondamentaux, que faire si l’on suspecte une gale ?
Comme le disait D. Scott : « if you suspect it, you treat it ». Cet axiome est facilité maintenant par les différents traitements spot on d’avermectines qui sont à notre disposition, voire per os, ou toujours les bains, mais avec des molécules moins décriées que par le passé. Cependant le diagnostic thérapeutique n’est pas très en vogue à l’heure actuelle. Si de nombreux raclages s’avèrent négatifs mais que la suspicion clinique soit très forte, on peut avoir recours à la sérologie. Bien sûr celle-ci offre des faux positifs avec toutes les réactions croisées possibles mais elle apporte sa pierre à la confluence d’éléments positifs au diagnostic.
On peut proposer le schéma suivant :
Forte suspicion de gale avec raclages nombreux négatifs :
=> Sérologie positive : traiter la gale avant de réévaluer vos hypothèses diagnostiques.
=> Sérologie négative : traiter la gale si c’est votre intime conviction mais réévaluer dès maintenant vos hypothèses et explorer d’emblée d’autres pistes.
Une cascade d’événements :
Pour pouvoir être interprété, un examen complémentaire doit être la réponse au questionnement des hypothèses diagnostiques et pouvoir participer à infirmer ou confirmer une de celles-ci. Parfois ces examens ne donnent pas de visibilité sur le diagnostic parfois il va falloir remettre le puzzle en place. Dans notre cas, si l’on excepte le DTM qui a permis la pousse d’un élément non pathogène en principe, trois examens, trois diagnostics : gale, pyodermite bactérienne, vasculopathie. Ici, la hiérarchisation reste facile à faire mais ce n’est pas toujours le cas. La gale ne pouvant être la conséquence des deux autres, elle est la cause primaire. On peut comprendre que par l’inflammation et les self trauma, la peau ait pu se surinfecter secondairement (la pyodermite, dans les commémoratifs, est décrite avant l’utilisation de corticoïdes). Il faut bien sûr la traiter. Le traitement choisi l’a été par voie générale pour ne pas avoir à intervenir à nouveau sur une peau très lésée, mais la voie locale aurait pu être privilégiée, au moins dans un premier temps. La vascularite neutrophilique (elle aurait été éosinophilique dans le cas par exemple de piqûres/morsures d’arthropodes), comme nous allons le voir après, est une réaction, « un pattern », plus qu’un diagnostic. Elle est probablement le résultat d’un ou de plusieurs des facteurs suivants : inflammation et traumatismes de grattage (comme dans la vascularite associée à l’alopécie de traction par exemple), infection, réaction médicamenteuse. L’évolution correcte sans traitement spécifique vers la guérison nous a évité de la traiter.
Les vascularites
Comme justement remarqué par l’anatomopathologiste, décrire une vascularite n’est pas un diagnostic étiologique mais la description d’un mode réactionnel ciblant une réaction inflammatoire, infiltrative, nécrosante de la paroi des vaisseaux sanguins.
Le premier problème rencontré est purement technique. Comme dans beaucoup de pathologies évolutives, les éléments biopsiés correspondent à un moment précis. D’abord, certaines pathologies présentent des lésions plus ou moins subtiles des vaisseaux comme les vascularites pauci-cellulaires (dermatomyosites, vascularite du Jack Russel…). Pour les autres le stade de l’infiltration de la paroi des vaisseaux permet d’affirmer la vasculopathie mais si le prélèvement est trop tardif, les remaniements seront tels que l’on ne verra pas forcément l’atteinte du vaisseau qui pourra avoir disparu. Il faut donc, comme souvent, multiplier les prélèvements.
Leur classification varie suivant les auteurs ce qui souligne bien que, dans beaucoup de cas dit idiopathiques ou associés à une race, le processus physiopathologique est incomplètement voire pas du tout connu. En médecine humaine, un élément important est le type de vaisseau atteint, sa taille et sa localisation.
On peut donc citer :
@ V. Affolter et co. a retenu la dichotomie infectieuse/non infectieuse :
=> Vascularites infectieuses :
Bactéries : endocardites bactériennes, septicémies,mycobactérioses.
Champignons : mycoses vasotropes disséminées (aspergillose).
Virus : parvoviroses et coronaviroses.
Rickettsies : ehrlichiose, anaplasmose.
Protozoaires : babésioses, leishmaniose.
Helminthes : dirofilarioses.
=> Vascularites non infectieuses :
Exo-antigènes : médicaments, vaccins (antirabique), compléments alimentaires.
Endo-antigènes : cancers, maladies auto-immunes (lupus érythémateux disséminé).
Antigènes inconnus (« idiopathiques ») : dermatomyosites
@ Pour la dernière édition du « Muller and Kirk », c’est plus une énumération de « syndromes vasculaires »
– vasculite lupique
– cryoglobulinémie (maladie des agglutinines froides ou plus rare à IgG non agglutinants)
– vascularite vaccino-induite
– vascularite septique
– vascularite neutrophilique leucoclastique (présence de neutrophiles détruits avec leur poussière nucléaire autour des vaisseaux) ou non.
– vascularite éosinophilique associée aux piqûres/morsures d’arthropodes, allergie/intolérance alimentaire, dermatite éosinophilique.
– vascularite granulomateuse (granulome(s) avec atteinte vasculaire)
– vasculopathie cutanée familiale des Bergers allemands
– vasculopathie du Greyhound (associé à une atteinte rénale)
– vaculopathie solaire
– artérite du philtrum nasal (du St Bernard classiquement mais décrit aussi dans d’autres races, Schnauzer géant, Basset hound, Doberman, Labrador, Samoyed )
– nécrose thrombovasculaire du bout des oreilles (aussi du pli des pavillons auriculaires)
– dermatopathies ischémiques (correspondant aux vascularites pauci-cellulaires dans le Thelma Lee Gross and co.)
Dans le T. L. Gross and co., on trouve aussi les urticaires et angiodèmes et les thélangiectasies/phlebectasies sont citées dans les vasculopathies mais ce ne sont pas des vascularites.
Quand y penser ?:
Les signes cliniques, en dehors des signes généraux dans certains cas (fièvre, atteinte d’organes), concernant la peau sont l’apparition de macules, de plaques érythémateuses/purpuriques (ne blanchissant pas en diascopie), pustules et bulles hémorragiques, escarres, ulcères. Il y a une évolution vers la nécrose cutanée de ces zones. Les ulcères « à l’emporte-pièce » (cratériformes nécrotiques) sont évocateurs. La peau peut se cartonner avec apparition d’un sillon disjoncteur. On note aussi des papules et des pustules. Les lésions se situent souvent aux extrémités, les pavillons auriculaires (bout et face concave surtout), les extrémités de pattes (incluant le tour des griffes, des coussinets, dans les coussinets), le bout de la queue, le tour des lèvres (la muqueuse orale peut être concernée), le scrotum chez le mâle. On peut avoir des lésions de type urticariennes et un lymphoedème des extrémités et du pli de l’aine. Les lésions peuvent suivre la topographie d’un vaisseau sanguin (linéaires). Les lésions sont souvent douloureuses (surtout au stade nécrotique).
Les vascularites neutrophiliques sont associées à une origine immunologique même si dans 50% des cas, il n’est pas possible de retrouver la cause (« idiopathiques »), elle ne sont pas septiques. La vascularite septique, elle aussi neutrophilique, se distingue par une atteinte plus grave et profonde des vaisseaux, son tableau clinique peut mettre en jeu le pronostic vital et son association avec une infection bactérienne très sévère est, en général, aisée à retrouver. Elles peuvent être leucoclastiques ou non. Leurs étiologies sont multifactorielles, avec une hypersensibilité de type III (immuns complexes) mais aussi de type I (moins importante que dans les vascularites éosinophiliques). Des virus, réactions médicamenteuses, maladies auto-immunes sont cités comme des causes mais aussi des protozoaires (leishmaniose..) des cancers (lymphomes..). Comme dit précédemment, dans 50% des cas, cette cause n’est pas découverte.
Ces vascularites peuvent être des accidents momentanés se résolvant plus ou moins spontanément avec le traitement ou la disparition de la cause. D’autres vont s’installer durablement dans le temps.
Le traitement de départ, avant d’avoir tous les résultats de recherche étiologique, fait appel à la doxycycline et à l’arrêt de tout traitement antérieur.
Dans les étiologies identifiées, le traitement de la cause doit être privilégié.
Dans les cas immunologiques non infectieux la prednisolone ou prednisone à la posologie de 1 à 4mg/kg/j PO voire associée au chlorambucil ou à l’azathioprine sont intéressants avant que la nécrose ne soit installée.
La pentoxifylline (10mg/kg/tid est indiquée et peut donner un résultat mais il faudra être patient.
On site aussi : la dapsone(1mg/kg/tid), la sulfasalasine (20 à 40 mg/kg/tid), l’éviction solaire bien sûr dans la vascularite solaire. Parfois un parage chirugical sera nécessaire.